 Adénomes hypophysaires
Adénomes hypophysaires
4. Diagnostic
Le diagnostic est porté sur des symptômes cliniques qui motiveront alors un complément de bilan, sur une imagerie (découverte fortuite) ou sur des symptômes ophtalmologiques.
*4.1 Eléments cliniques
Le prolactinome
Pour plus de détails, le lecteur pourra se référer aux articles de consensus suivants : Casanueva clin endocrinol 2006, Brue Ann Endo 2007, Melmed JCEM2011 [2].
Deux tableaux s’opposent : ![]() Le classique microadénome (<10 mm) ou « petit » macroprolactinome de la jeune femme responsable d’un syndrome d’aménorrhée (parfois spanio- ou oligoménorrhée)-galactorrhée (spontanée ou provoquée) avec baisse de la libido et stérilité, céphalées et prise de poids. Il s’agit d’une tumeur bien limitée et rarement invasive. Le problème est la restauration de la fertilité.
Le classique microadénome (<10 mm) ou « petit » macroprolactinome de la jeune femme responsable d’un syndrome d’aménorrhée (parfois spanio- ou oligoménorrhée)-galactorrhée (spontanée ou provoquée) avec baisse de la libido et stérilité, céphalées et prise de poids. Il s’agit d’une tumeur bien limitée et rarement invasive. Le problème est la restauration de la fertilité.![]() Le prolactinome de l’homme de révélation plus tardive vers la cinquantaine par un syndrome tumoral avec troubles visuels (hémianopsie bitemporale pathognomonique). La baisse de la libido avec dysérection est la règle, mais n’amène à consulter que tardivement. Une gynécomastie peut exister mais la galactorrhée est rare. Les tumeurs de l’homme sont des macroadénomes, non en raison de leur révélation tardive mais de leurs caractères plus agressifs [3]. L’IRM montre alors un macroadénome parfois très volumineux (figure 3).
Le prolactinome de l’homme de révélation plus tardive vers la cinquantaine par un syndrome tumoral avec troubles visuels (hémianopsie bitemporale pathognomonique). La baisse de la libido avec dysérection est la règle, mais n’amène à consulter que tardivement. Une gynécomastie peut exister mais la galactorrhée est rare. Les tumeurs de l’homme sont des macroadénomes, non en raison de leur révélation tardive mais de leurs caractères plus agressifs [3]. L’IRM montre alors un macroadénome parfois très volumineux (figure 3).
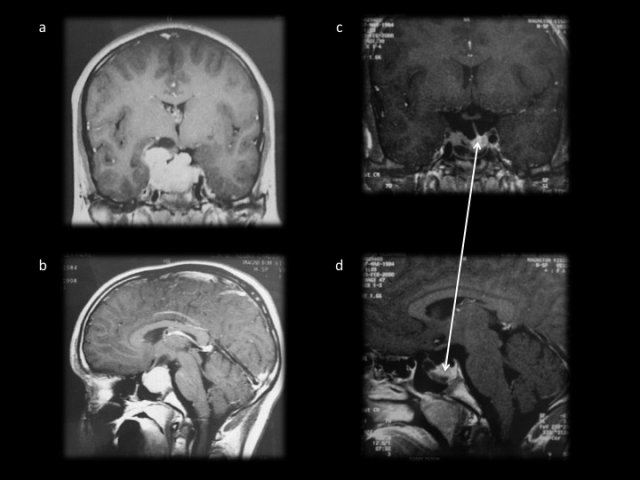
- Figure 3 : a et b coupes coronale et sagittale d’un macroprolactinome. c et d : résultat après un an de traitement par dostinex. La fonte tumorale est spectaculaire avec une hypophyse parfaitement fonctionnelle visible à gauche en intrasellaire (flèche blanche). La récupération visuelle a été totale.
L’adénome somatotrope
Pour plus de détails, le lecteur peut se référer aux consensus français (Chanson Ann Endo 2009) et américain (Melmed JCEM 2009) sur l’acromégalie [4].
Sur le plan clinique, l’acromégalie se traduit par le classique syndrome dysmorphique associant augmentation de la pyramide nasale, des reliefs osseux notamment des arcades sourcilières, un prognathisme, une augmentation de la taille des mains et des pieds (figure 4). Le syndrome du canal carpien peut être inaugural. Les céphalées sont fréquentes, de même que les sueurs nocturnes malodorantes et très pénibles. Le syndrome d’apnée du sommeil (SAS) est la règle et doit être dépisté. Il peut être associé à une fatigue chronique. Une réaction dépressive est également fréquente. La morbidité de cette maladie est d’ordre cardiologique (HTA et une myocardiopathie hypertrophique), endocrinienne (intolérance au glucose ou un diabète) et rhumatologique touchant les grosses articulations (épaule, poignet, genou, hanche) et le rachis. Enfin un goitre est fréquent, ainsi que des polypes coliques qui justifient une coloscopie systématique dans le bilan initial. Il faut en effet souligner l’augmentation d’incidence des cancers coliques, mais aussi thyroïdiens dans l’acromégalie.
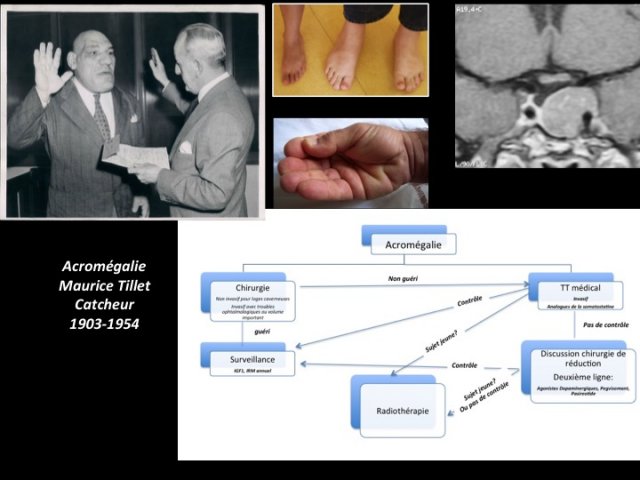
- Figure 4 : photos du syndrome dysmorphique de l’acromégalie. L’algorithme du bas résume la prise en charge actuelle de l’acromégalie où la priorité est donnée à la chirurgie autant que faire se peut.
L’adénome corticotrope
Nous traiterons la maladie de Cushing avec un hypercorticisme ACTH dépendant dû à un adénome hypophysaire et non le syndrome de Cushing, avec un hypercorticisme, ACTH dépendant ou non. Ce paragraphe résume des articles de consensus récemment publiés (rapport HAS, Biller JCEM 2008) [5].
Les signes cliniques (figure 5) témoignent d’un hypercatabolisme (cutanée : vergetures larges et pourpres, ecchymoses, fragilité vasculaire ; musculaire avec amyotrophie proximale ; osseuse : ostéoporose) avec une répartition facio-tronculaire des graisses (obésité androïde avec bosse de bison ou Buffalo Neck, à la base du cou).
Chez l’enfant il existe un ralentissement de la courbe de croissance, avec une prise de poids paradoxale. Les morbidités sont sévères avec HTA, diabète, ostéoporose et une immunodépression sévère en plus du préjudice esthétique. Le retentissement psychologique voire psychiatrique est fréquent.
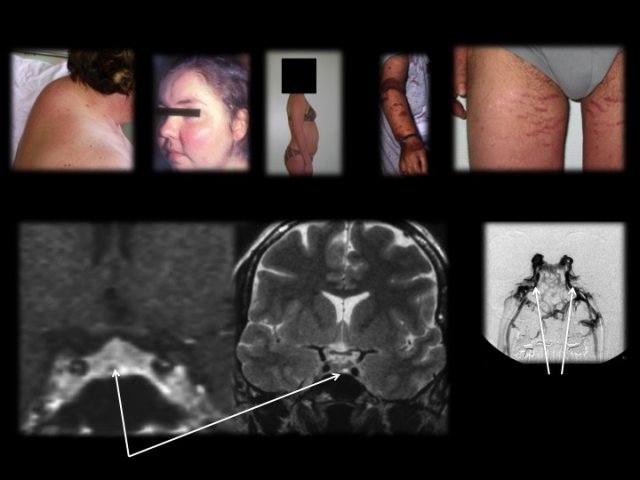
- Figure 5 : Photos du syndrome dysmorphique du Cushing. L’adénome est de type micro (flèche) parfois invisible sur l’IRM. En cas de négativité de l’IRM, un cathétérisme des sinus pétreux inférieurs est réalisé, le radiologue positionnant les micro-cathéters dans la partie verticale des sinus (flèches).
L’adénome thyréotrope
Les adénomes thyréotropes (sécrétant en excès de la TSH) sont rares représentant moins de 1% des adénomes hypophysaires.
Le tableau clinique est celui d’une thyréotoxicose avec nervosité, perte de poids et troubles cardiovasculaires (HTA, palpitations, troubles du rythme) associés à un syndrome tumoral (céphalées, troubles visuels) dans environ un quart des cas. L’aménorrhée est fréquente (25%) de même que la présence d’un goitre avec un pourcentage similaire [6].
Les adénomes hypophysaires non sécrétants ou non fonctionnels (gonadotropes et « silencieux »
Le consensus de la société Française d’Endocrinologie est à paraître dans les annales d’endocrinologie et un chapitre de l’EMC est consacré à ce type de tumeurs (Raverot et al. EMC 2014) [7].
Pour la plupart, ces adénomes hypophysaires ne secrètent pas d’hormones actives et se révèlent par un syndrome tumoral ou sont découvert de façon fortuite. En effet, la sécrétion de FSH, LH ou de sous-unité α (ces hormones « gonadotrophines », glycoprotidiques étant composées de 2 sous-unités α et β) est exceptionnellement responsables d’un tableau d’hyperstimulation ovarienne (kystes) ou d’hypertrophie testiculaire.
Sur le plan clinique, le mode de révélation se fait majoritairement sur des troubles visuels (l’hémianopsie bitemporale pathognomonique souvent asymétrique mais fréquemment associée à une baisse d’acuité visuelle unie ou bilatérale), une insuffisance antéhypophysaire notamment du secteur gonadotrope, fréquente (l’insuffisance posthypophysaire est exceptionnelle et doit faire remettre en question le diagnostic d’adénome) et des céphalées, sans caractéristiques particulières.
Les cas d’incidentalome sont en augmentation de fréquence.
Les adénomes hypophysaires atypiques et les carcinomes
Il n’y a pas de particularité clinique de ces adénomes en dehors leur caractère récidivant et résistant aux traitements classiques.
Apoplexie hypophysaire
L’apoplexie hypophysaire correspond à un syndrome clinique associant des céphalées brutales (véritable diagnostic différentiel des hémorragies sous-arachnoïdiennes), des troubles ophtalmologiques plus ou moins sévères (baisse acuité visuelle BAV, altération du champ visuel CV, paralysie oculomotrice) et/ou une insuffisance anté et post-hypophysaire avec hyponatrémie. Le contexte est donc celui de l’urgence parfois difficile à comprendre.
La physiopathologie est soit un infarctus, soit une hémorragie intra-adénomateuse qui augmentent brutalement le volume et la pression intra-sellaire.
Il s’agit soit d’un événement inaugural révélateur de la tumeur soit d’un événement compliquant l’histoire d’un adénome hypophysaire. L’incidence de l’apoplexie est faible (2 à 7% de l’ensemble des adénomes). Les facteurs favorisants retrouvés dans la littérature sont 60 :![]() des risques cardiovasculaires : HTA, chirurgie cardiaque coronariennes notamment (rôle des variations pressionnels et des traitements anticoagulants)
des risques cardiovasculaires : HTA, chirurgie cardiaque coronariennes notamment (rôle des variations pressionnels et des traitements anticoagulants)![]() iatrogènes : anti-agrégants, anti-coagulants, tests hormonaux dynamiques lors de bilan pour adénome hypophysaire (GHRH, CRH, TSH), traitement par agonistes dopaminergiques, ou oestrogéniques
iatrogènes : anti-agrégants, anti-coagulants, tests hormonaux dynamiques lors de bilan pour adénome hypophysaire (GHRH, CRH, TSH), traitement par agonistes dopaminergiques, ou oestrogéniques![]() la grossesse
la grossesse![]() un traumatisme crânien
un traumatisme crânien![]() une radiothérapie hypophysaire ?
une radiothérapie hypophysaire ?
La survenue est plus fréquente vers la 5ème ou 6ème décennie, avec une légère prédominance masculine.
 Encyclopædia Neurochirurgica
Encyclopædia Neurochirurgica

